Žít . Až do konce.
Nevyléčitelná nemoc může zasáhnout kohokoliv z nás. Čtyři z pěti lidí si přejí zemřít doma.
Vyhledejte odbornou pomoc u mobilních hospiců včas.
Vyhledejte odbornou pomoc u mobilních hospiců včas.
Služba mobilních hospiců funguje v okruhu cca 30 km. Pokud jste na této mapě nenašli vhodný hospic ve vaší blízkosti, zkuste vyhledat další hospice ve vašem prohlížeči.
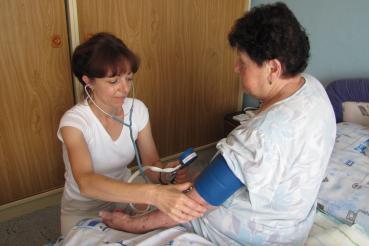
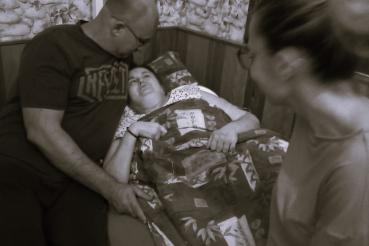
Domácí hospicová péče je určena nevyléčitelně nemocným pacientům v pokročilém stádiu, kteří chtějí strávit závěr života doma. Cílem je zajistit co nejvyšší kvalitu života a úlevu od bolesti či jiných nepříjemných symptomů nemoci. Poskytuje podporu i rodině a blízkým. Domácí hospicová péče je určena pro všechny věkové kategorie pacientů, včetně dětí.
Domácí hospicová péče probíhá nepřetržitě v domácím prostředí pacienta, kde od hospice dostává veškerou potřebnou péči. Tuto péči poskytuje odborný tým a zahrnuje lékařskou a ošetřovatelskou péči, ale i sociální, psychologickou a duchovní podporu či pomoc s administrativními záležitostmi. V některých případech lze využívat pouze ambulance paliativní péče a to formou jednorázového konzilia či pravidelných kontrol.
O hospicovou službu může zažádat ošetřující lékař nebo rodina samotná. Podmínkou je, aby pacient měl pečujícího (či více pečujících), který se o něj může nepřetržitě starat. Před kontaktováním hospice je dobré mít připravenou poslední lékařskou zprávu, seznam léků a shrnutí celkového zdravotního stavu. Není potřeba mít předem schválený příspěvek na péči, ani žádnou jinou žádost.
Domácí hospicová péče se poskytuje přímo v domovech pacientů nebo v místě, kde momentálně pobývají (např. domov pro seniory apod.). Péče poskytovaná v domácím prostředí je pacientům a jejich rodinám dostupná 24 hodin 7 dní v týdnu a úroveň zdravotní péče je zcela srovnatelná s péčí poskytovanou v lůžkových zařízeních.
Pokud ještě podstupujete léčbu i paliativní onkologickou, nemůže vás hospic přijmout do domácí hospicové péče. Většina mobilních hospiců ale nabízí služby ambulance paliativní péče, které můžete využít i v průběhu léčby v jiném zařízení a zde můžete konzultovat možnosti využití dalších zdravotních služeb (domácí zdravotní péče, domácí paliativní péče, paliativní péče v lůžkovém zařízení).
Běžná denní péče a obstarání základních potřeb je na pečujících. Ti zajišťují základní péči o nemocného, podávání stravy, tekutin i předepsaných léků. O nevyléčitelně nemocného může pečovat široké spektrum lidí – rodina nebo přátelé. Pečující se mohou střídat, klíčové je, aby měl pacient nějakého pečujícího nepřetržitě k dispozici ve svém domově. Pečující mohou být vystřídáni i dobrovolníky. Odborníci všech profesí z domácího hospice dojíždí za pacientem na návštěvy a poskytují odbornou zdravotnickou péči a odbornou podporu.
Péče o blízkého člověka v závěru života je velmi náročná jak psychicky, tak časově a často nejde skloubit se zaměstnáním. V těchto případech může pečující čerpat Dlouhodobé ošetřovné a to v případě, že ošetřující lékař vyhodnotí stav pacienta po propuštění z hospitalizace tak, že vyžaduje celodenní domácí péči. Dávka také poskytuje rodině čas na rozhodnutí o dalším způsobu péče,i například na vyřízení žádosti o příspěvek na péči podle zákona o sociálních službách. Maximální doba čerpání ošetřovného je 90 dní.
Péči o umírajícího s podporou domácího hospice může zvládnout každý. Důležitá je vůle a ochota pečovat, není potřeba zdravotnické vzdělání ani ošetřovatelská zkušenost. Pracovníci domácího hospice pečujícím vysvětlí veškeré potřebné zdravotnické a ošetřovatelské úkony, ukáží, jak používat pomůcky, poučí je o možných situacích, které mohou nastat, vybaví je pohotovostním číslem, kam lze zavolat kdykoliv, když si peučující není jistý nebo když se stav pacienta rychle zhorší. Někdy stačí konzultace a doporučení dalšího postupu po telefonu, někdy sestra či lékař (dle závažnosti situace) přijede situaci řešit k pacientovi domů.
Péče o umírajícího blízkého může být vyčerpávající i psychicky. Vedle dobré péče o pacienta je klíčová také péče o pečující. Domácí hospice proto nabízejí psychologickou či duchovní podporu nejen pacientům, ale i jejich blízkým, kteří o ně pečují.
Péče o blízkého v konečné fázi života, je jedna z nejnáročnějších životních situací. Je normální a zcela v pořádku, když cítíte vyčerpání a máte pocit, že už to nezvládnete. Běžnou součástí služeb domácího hospice jsou podpůrné sociální služby např. terénní odlehčovací služby, asistenční služby.
Některé organizace můžou zprostředkovat i dobrovolnictví pro krátkodobé vystřídání v péči o pacienta, které vám umožní si na chvíli vydechnout a zajistí prostor pro vyřízení ostatních záležitostí.
Může se to stát a není to selhání. Někdy už je to příliš náročné. Konzultujte situaci s týmem mobilního hospice. Znají vás, vaši situaci i pacienta a navrhnou možná řešení či dostupné služby. Existují možnosti dočasného odlehčovacího pobytu v hospici pro pacienta. Požádejte váš domácí hospic o návštěvu sociálního pracovníka, který vám s volbou vhodné sociální služby pomůže. Pokud situace přetrvává, je na místě zvážit přeložení pacienta do lůžkového hospice.
Domácí hospice vás provedou i obdobím po smrti Vašeho blízkého. Můžete využít psychologickou či duchovní péči domácího hospice, který měl vašeho blízkého v péči. Dále se můžete obrátit a využít různé podpůrné skupiny pro pozůstalé, které nabízejí sdílení zkušeností a vzájemnou podporu. Váš domácí hospic vás nasměruje.
Říct umírajícímu pravdu o jeho stavu je citlivé téma a závisí na individuálních přáních, osobnosti a psychickém stavu pacienta. Je důležité si uvědomit, že pokud nemocný napíná všechny své síly k uzdravení, a ony mu stále ubývají, vede to spíše k frustraci a beznaději, než k zachování naděje. Proto jsou pracovníci hospiců školeni k tomu, jak pravdivě, ale zároveň citlivě sdělovat informace. Každý z nás je jiný a proto i míra toho, jak potřebujeme věci vyslovit a slyšet je různá.
Úkol sdělit zprávu o tom, že další léčba je neúčelná patří vždy lékaři. Ale s dalšími lidmi o tom nemocný potřebuje dále rozmlouvat a přemýšlet.
Ano, je důležité mluvit s dítětem o nemoci i úmrtí v rodině. A to podle jeho věku a zralosti. Otevřená a citlivá komunikace mu může pomoci porozumět situaci a vyjádřit jeho pocity. Je vhodné vysvětlit mu, co se děje, a být připraven na otázky, které může začít klást. Neváhejte se obrátit na specialisty domácího hospice, poradí vám, jak s dítětem komunikovat.
Institut dříve vysloveného přání je právní mechanismus, díky kterému můžeme předem stanovit svá přání ohledně zdravotní péče, pokud se ocitneme v situaci, kdy už nejsme schopni za sebe rozhodovat a rozhodování přechází na rodinu. Tato přání mohou zahrnovat rozhodnutí o pokračování v léčbě, resuscitaci, udržování při životě pomocí přístrojů, nebo umístění do hospicové péče. Dříve vyslovené přání je platné, pokud je jasně a závazně vyjádřeno za plného zdraví a schopnosti rozhodování.
Dříve vyslovené přání musí mít písemnou formu a musí být opatřeno úředně ověřeným podpisem pacienta. Součástí dříve vysloveného přání musí být písemné poučení o důsledcích jeho rozhodnutí. Poučení musí být provedeno buď lékařem v oboru všeobecné praktické lékařství, u něhož je pacient registrován, nebo jiným ošetřujícím lékařem v oboru zdravotní péče, s níž dříve vyslovené přání souvisí.
Domácí hospicová péče v České republice je částečně hrazena z veřejného zdravotního pojištění. Úhrady od pojišťoven nepokrývají všechny náklady domácí hospicové péče a některé hospice smlouvy s pojišťovnami nemají. Většina hospiců tak hledá další zdroje pro pokrytí provozních nákladů. Vedle dotací a darů od individuálních dárců a firem to mohou být i poplatky za den péče. Existenci a výši poplatku většinou najdete na stránkách konkrétního hospice a mnohé hospice, které poplatky vybírají, mají i mechanismus pro úlevy při špatné finanční situaci pacienta. Na vše se vyptejte při prvním kontaktu s hospicem.
Na zajištění péče o těžce nemocného lze využít dávku Příspěvek na péči (PnP). Většina hospiců umí se žádostí o příspěvek pomoci. K tomu aby byla dávka přiznána je nutná celá řada administrativních kroků ze strany Úřadu práce a ČSSZ, v zásadě lze říci, že proběhlo-li šetření u nemocného, je dávka zpětně přiznána.
Nejdelší dobu u příspěvku na péči zabírá vlastní šetření a řízení o přiznání této dávky. Tento proces zahrnuje sociální šetření a lékařské posudky, což může trvat několik týdnů až měsíců. Jakmile Úřad práce vydá rozhodnutí o přiznání příspěvku a toto rozhodnutí nabude právní moci, dávka je již vyplácena pravidelně a spolehlivě každý měsíc. Od roku 2025 se chystá zjednodušení tohoto procesu, které by mělo vést k jeho zrychlení.
Ano, podle občanského zákoníku (zákon č. 89/2012 Sb.) je darování hospici možné. Peníze od dárců jsou pro hospic jednak důležitým zdrojem financování, ale také povzbuzením a oceněním jejich práce. Zároveň má darování svá zákonná pravidla a i samy hospice často mají etický kodex, kdy mohou přijmout peněžní dar např. od pozůstalých. Pokud byste rádi hospici darovali, domluvte se přímo s hospicem, jak to nejlépe provést.
Péče o umírajícího člena rodiny může vyžadovat speciální vybavení, jako je například polohovací lůžko s antidekubitní matrací, toaletní židle, zvedák, koncentrátor kyslíku apod. Pomůcky si většinou můžete od hospice zapůjčit nebo vám pracovníci hospice doporučí, kde pomůcky zajistit. Vhodné pomůcky i uspořádání prostoru s vámi proberou pracovníci hospice při příjmu.
Pomůcky vám zapůjčí půjčovna kompenzačních pomůcek. Většina domácích hospiců tuto půjčovnu má, stačí se zmínit při prvním kontaktu se sociálním pracovníkem hospice, který vám poskytne patřičné informace.
V závěru života může pacient jíst a pít podle svých chutí a podle schopnosti je strávit. Často se preferují lehká, snadno stravitelná jídla a tekutiny, aby se minimalizovalo nepohodlí spojené s trávením. Je důležité respektovat individuální preference a nabízet pacientovi jídla, která mu dělají radost a dodávají energii. V případě pochybností či s ohledem na aktuální zdravotní stav pacienta lze konzultovat složení stravy s ošetřujícím lékařem.
Ztráta chuti je přirozená a není vhodné pacienta k jídlu přemáhat. Když umírající odmítá jíst, můžeme mu nabídnout menší porci jeho oblíbeného jídla nebo speciální výživové nápoje, jako je například Nutridrink, který je snadno stravitelný a poskytuje potřebné živiny.
Mluvíme o tz. sippingu, tedy tedy usrkávání či popíjení speciálně připravené nutričního doplňku o objemu cca 150 - 250 ml. Existují v mléčné i džusové podobě, dají se přimíchat do pudingů či do jiných jídel, která má pacient rád.
Příjem tekutin je důležitý, ale je nutné respektovat vývoj zdravotního stavu pacienta. Pokud pacient nemá problém tekutiny přijímat, tak je obvyklá doporučená dávka 30 ml na kilogram ideální hmotnosti. Při teplotách, průjmech tekutiny navyšujeme. Pokud pacient preferuje minerální vody, tak maximálně v množství 500 ml /den, v kombinaci s vodou či ovocným čajem. Lze též kombinovat s vysokoenergetickou tekutou výživou v džusové formě Nutridrink Juice style či jiné. Pro celkovou pohodu a zmírnění nevolností lze doporučit také zmrazený ananasový džus.
Doplňování tekutin infuzemi v samotném závěru života přináší obvykle více zdravotních komplikací. Pokud má umírající už problém polknout i tekutinu, stačí jen zvlhčovat ústa a rty.
Ano, s blížícím se koncem života je důležité respektovat přání pacienta a umožnit mu jíst jeho oblíbená jídla, i když nejsou zcela zdravá. Výrazně to přispěje psychické pohodě pacienta a komfortu. Pokud si nejste jistí, můžete stravu konzultovat s ošetřujícím lékařem či nutričním terapeutem.